
Canal lombar estreito
Definição :
Falamos de um canal lombar estreito, quando o espaço disponível para os nervos é muito estreito. Por extensão, também costumamos agrupar sob esse nome a estenose foraminal (os pequenos orifícios de saída lateral da coluna) e a estenose recessiva (a curvatura que o nervo faz antes de deixar a coluna).
Classicamente, existem 3 tipos de canais lombares estreitos:
-
Congênito (relacionado a pedículos curtos)
-
Degenerativo (ligado à hipertrofia articular)
-
Misto (combinando pedículos curtos e hipertrofia articular)
Vários elementos principais contribuirão para aumentar a estenose (estreitamento) dos canais lombares estreitos:
-
Protusão do disco (como esta é uma lesão degenerativa, o disco também degenerou frequentemente e, portanto, perdeu sua altura. A perda da altura do disco causa protusão porque o ligamento longitudinal posterior está preso às vértebras adjacentes, mas pode enrugar próximo ao disco. Este elemento será classicamente dinâmico, ou seja, aumentará na lordose e diminuirá na cifose).
-
Estenose foraminal indireta (também ligada à perda de altura do disco, portanto também dinâmica).
-
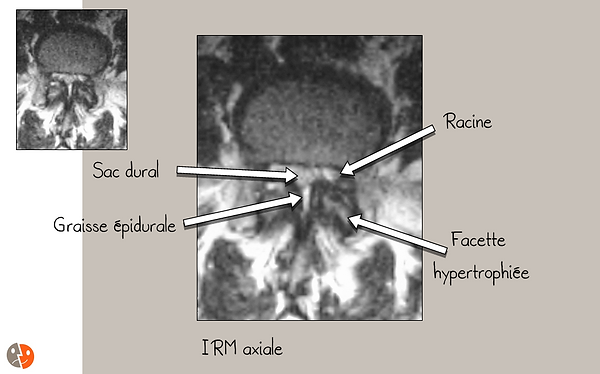
Uma " hipertrofia dos ligamentos amarelos " (na verdade, é a junção das inserções dos ligamentos amarelos em caso de hipertrofia articular que os torna mais espessos). Medir a área do canal espinhal usando apenas os limites ósseos é, portanto, sem sentido e é a área do saco dural (em uma seção axial) que assume mais importância.
-
Um cisto de ligamento amarelo . Esses cistos são mais comuns nos casos de alargamento das articulações e aumentam o grau de compressão.
-
Lipomatose epidural . Essas lipomatoses são mais frequentes nos casos de canal lombar estreito e aumentam a compressão posterior no saco dural.
-
Espondilolistese (deslizamento de uma vértebra em relação a outra). A espondilolistese degenerativa aumenta a estenose ductal e pode afetar as escolhas técnicas em caso de operação, dependendo de sua estabilidade.
-
Uma escoliose associada aumentará o alongamento das raízes e sua sensibilidade à compressão, por um lado, e por outro lado, aumentará a estenose foraminal nas concavidades .

Clínico:
-
Claudicação neurogênica
-
Unilateral, bilateral ou alternar
-
Normalmente sem déficit neurológico
-
Diminuída pela flexão anterior do tronco e posição sentada
(Sempre perguntamos se o paciente se sente aliviado empurrando um carrinho quando faz compras em supermercados) -
Diagnóstico diferencial de origem vascular
-
-
Dor lombar (ao contrário da crença popular, um canal lombar estreito só pode se manifestar como dor lombar sem qualquer componente radicular)
-
Limitação do perímetro de caminhada . Finalmente, este elemento é o mais importante, porque a dor permanece subjetiva por definição e alguns pacientes dificilmente descrevem a dor, embora não consigam caminhar mais de 200 m sem parar. O impacto funcional é mais significativo do que a dor.


Indicação operatória:
-
Não há indicação absoluta para a operação, pois é o impacto na qualidade de vida e na autonomia do paciente que é decisivo. Como diretrizes, podemos reter:
-
Dor considerada incapacitante pelo paciente
-
Perímetro de caminhada inferior a 1 km (abaixo, atrofia massiva da musculatura tende a ocorrer)
-
Perda de independência / autonomia (como dor, isso é altamente subjetivo)
-
-
Não há um limite real de idade, porque a morbimortalidade associada à redução do andar em idosos muitas vezes excede a morbimortalidade associada à operação.

Canal lombar estreito: avaliação radiológica
Avaliação radiológica:
-
Raios-x lombares funcionais sob carga
-
Tomografia computadorizada lombar

Tomografia computadorizada lombar:
-
Mostra muito bem os ossos e osteoartrite
-
Mostra bem os ligamentos amarelos
-
Mostra o saco dural moderadamente bem
-
Mostra boas saliências do disco
-
Requer uma grande dose de raios porque deve ser realizada continuamente em vários níveis para avaliar a extensão crânio-caudal da estenose.
-
Requer reconstruções sagitais para avaliar adequadamente a estenose foraminal e quaisquer deslizamentos associados
Radiculografia lombar:
-
Exame invasivo
-
Continua sendo o "padrão ouro" em certos casos difíceis
-
Mostra bem a estenose central e recessos
-
Deve ser combinado com uma tomografia computadorizada pós-radiculografia para avaliar completamente os ligamentos amarelos, o disco e as articulações
-
Pode ser combinado com imagens dinâmicas (em flexão / extensão), o que tem a vantagem de demonstrar claramente o componente dinâmico




RM lombar:
-
Exame não invasivo
-
Boa visão das raízes, saco dural
-
Avaliação do estado de hidratação do disco e sinais indiretos de sua degeneração (sinais modic)
-
Avaliação de toda a coluna lombar
-
Avaliação da musculatura paralombar
-
Possibilidade de sequências mielográficas simulando radiculografia até certo ponto
-
Visualização limitada de osteoartrite
Canal lombar estreito: tratamentos
Opções de tratamento:
-
Abstenção
-
O estreito canal lombar não tem impacto funcional suficiente ou não causa dor "suficiente"
-
As comorbidades do paciente tornam a operação muito arriscada do ponto de vista anestésico
-
Escolha filosófica do paciente (por causa de sua idade ou qualquer outra consideração)
-
-
Conservador
-
Não existe um verdadeiro tratamento conservador, mas a fisioterapia e a terapia ocupacional podem ajudar o paciente a viver melhor com sua estreita medula espinhal. Vários elementos podem contribuir para este benefício clínico:
-
Aceite a postura em flexão anterior do tronco que alivia o paciente. Por exemplo, empurrar um carrinho irá aliviá-lo, assim como caminhar com um rolador.
-
Faça com que quem está ao seu redor aceite o distúrbio postural na flexão anterior do tronco! Quantas vezes o paciente ouvirá "Mas sente-se! É melhor para as suas costas!" e tentar fazer enquanto aumenta a dor?
-
Aprenda a dividir sua atividade. É o tempo consecutivo que causa dor, não o tempo cumulativo. O paciente não será capaz de caminhar 60 minutos seguidos, mas será capaz de caminhar 4 x 15 minutos ou 6 x 10 minutos.
-
Mantenha a melhor musculatura lombar possível realizando uma caminhada fracionada (parece que uma boa musculatura paralombar retarda a progressão da osteoartrite).
-
Suba os andares (porque a posição é favorável), mas desça de elevador (porque aumenta a lordose lombar que piora a compressão dos nervos).
-
Evite ficar em pé estático que aumenta a lordose lombar (portanto, evite aperitivos, exposições, concertos, etc.). Por exemplo, se o paciente encontrar um amigo na rua, ele não deve parar para conversar com ele, mas sugerir que ele se sente para conversar ou converse enquanto caminha.
-
Evite dormir com as pernas esticadas e sempre coloque uma almofada sob os joelhos para dormir de costas (porque flexionar os joelhos diminui a lordose lombar).
-
Os exercícios centrais são úteis, mas geralmente difíceis de fazer depois de certa idade. No entanto, alguns exercícios simplificados podem ser realizados.
-
-
-
-
Injeções epidurais : historicamente, as injeções epidurais eram bastante populares para pacientes que sofriam de um canal espinhal estreito, especialmente em vários estágios, pois permitia um efeito em muitas raízes. Existem várias falhas importantes com epidurais no caso de um canal lombar estreito:
-
Efeito de volume: o produto injetado ocupa espaço no canal que é, por definição, muito estreito, resultando em compressão aumentada (muitas vezes transitória, no entanto)
-
O risco de ruptura dural é aumentado porque o espaço entre o ligamento amarelo e a dura-máter (espaço epidural) pode ser virtual e a técnica de injeção com perda de resistência pode se tornar muito aleatória.
-
A distribuição da droga injetada às vezes é bastante aleatória e uma epidurografia é necessária para avaliá-la. A epidurografia infelizmente tem como consequência aumentar o efeito do volume intracanal.
-
A abordagem pode ser dificultada tecnicamente pela hipertrofia facetária e potencialmente hipertrofia dos processos espinhosos. O uso de fluoroscopia é obrigatório.
-
Do nosso ponto de vista, as injeções peridurais não são indicadas em casos de ducto lombar estreito, a menos que a lipomatose peridural esteja associada.
-
Se uma epidural for feita, duas coisas podem reduzir o risco:
-
abordagem paramediana (que permite evitar melhor a faceta articular e a membrana espinhosa e reduz o comprimento da agulha que vai passar para o espaço peridural).
-
posição em decúbito ventral em vez de decúbito lateral, porque isso relaxa a dura-máter mais e aumenta ligeiramente o espaço epidural, o que limita o risco de ruptura dural (mas aumenta a compressão da raiz, que pode ser sentida dolorosamente pelo paciente)
-
gesto realizado sob sedação para evitar qualquer movimentação intempestiva do paciente e diminuir a dor (o que diminui o efeito Valsalva e a dilatação do saco dural, reduzindo assim o risco de ruptura dural).
-
-
-
Blocos faceta : Pacote blocos faceta tipo bloqueio de ramo têm muito pouco efeito sobre a dor do paciente e nenhum efeito sobre a pé perímetro. Os bloqueios facetários intra-articulares geralmente têm um bom efeito sobre a dor do paciente, mas é limitado no tempo (em média 1 a 2 meses). Os bloqueios facetários intra-articulares iterativos são provavelmente a melhor alternativa para pacientes que não podem ser operados devido às suas comorbidades ou para aqueles que não desejam ser operados.
-
Bloqueios perirradiculares : os bloqueios perirradiculares não têm aplicação real em canais lombares estreitos devido ao seu efeito extracanal exclusivo.
-
-
Operações :
-
É uma cirurgia eminentemente "feita sob medida" porque não há dois canais lombares estreitos exatamente idênticos. Muitos elementos associados ao estreito canal lombar influenciarão as escolhas técnicas (espondilolistese, escoliose, cisto do ligamento amarelo, etc.)
-
As principais opções cirúrgicas são:
-
Descompressão (laminectomia, foraminotomia, artrectomia, unilateral ou bilateral, ...)
-
Espondilodese (PLIF, TLIF, enxerto posterior, instrumentação, ...)
-
Estabilização dinâmica (interespinhosa, instrumentada, ...)
-
Analgésico puro (bomba de morfina, estimulador da medula espinhal, ...)
-
-
As opções cirúrgicas mencionadas acima podem ser combinadas, portanto as possibilidades são quase infinitas.
-
Devido às inúmeras possibilidades cirúrgicas, à heterogeneidade da patologia básica e ao longo curso, nenhum estudo prospectivo randomizado verdadeiramente válido pode ser realizado. O paciente receberá, portanto, opiniões múltiplas e discordantes dependendo dos cirurgiões que irá consultar.
-
Canal lombar estreito: operações


Descompressão bilateral:
A descompressão bilateral é a operação "clássica" para um canal lombar estreito. Pode ser realizado em um ou mais andares. Vários elementos estão incluídos nesta descompressão:
-
Laminectomia bilateral (remoção total das lâminas) ou hemilaminectomia bilateral (remoção parcial das lâminas)
-
Flavectomia bilateral (remoção dos ligamentos amarelos)
-
Spinectomia (remoção parcial do processo espinhoso superior e do processo espinhoso inferior) com remoção do ligamento interespinhoso
-
Artrectomia parcial da faceta (por subminagem para melhor descomprimir os forames (parte do meio) e rebaixá-los sem comprometer muito a estabilidade do segmento)

Tomografia computadorizada pré-operatória:
A parte removida durante a descompressão bilateral é manchada. Isto é:
-
As laminas
-
O espinhoso
-
Ligamentos amarelos
-
Parte das juntas facetadas

Visão operativa:
Esta é uma visão obtida através do microscópio operacional. O saco dural encontra-se bem descomprimido e assumiu forma cilíndrica. Na visão real, também notamos que ele pulsa com a freqüência cardíaca e com a respiração atestando a ausência de compressão residual.
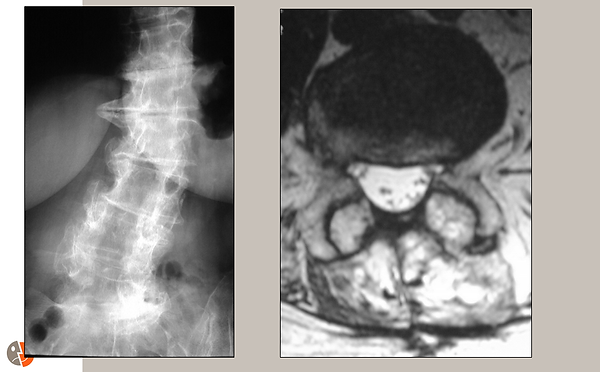
Raio-x pós-operatório e ressonância magnética:
A imagem à esquerda é uma radiografia frontal mostrando descompressão (área escura) em vários estágios. A escoliose também está bem demonstrada.
A imagem à direita é um corte de ressonância magnética axial. O saco dural descomprimido é visível em branco.
Possível complemento para descompressão: espondilodese
A estabilidade lombar após a descompressão é um assunto de grande controvérsia.
Dependendo do tipo de descompressão, a instabilidade será criada particularmente se estruturas estabilizadoras, como o ligamento interespinhoso ou as articulações facetárias, forem sacrificadas. Elementos intrínsecos à coluna do paciente também influenciam essa estabilidade, como espondilolistese, escoliose, degeneração do disco ou má qualidade da musculatura paralombar.
Duas filosofias combináveis visam reduzir o risco de instabilidade pós-operatória:
-
Descompressão "matizada" para menos desestabilizar. Por exemplo, pode-se optar pela descompressão unilateral preservando assim o ligamento interespinhoso, o ligamento amarelo e a articulação facetária contralateral. Você também pode abrir apenas os forames e recessos. Existem muitas variações e nuances técnicas (o uso de brocas rápidas e o microscópio cirúrgico permite que estruturas mais importantes sejam preservadas)
-
Espondilodese : Uma fusão óssea com ou sem instrumentação posterior impedirá a instabilidade do segmento operado. Uma fusão em gaiola intradiscal pode ser uma alternativa menos invasiva. Vários elementos devem ser levados em consideração na escolha ou não da realização de uma espondilodese:
-
Por se tratar de pacientes frequentemente idosos, o aumento do tempo de intervenção e do sangramento (consequências da associação de uma espandilodese) aumenta a morbimortalidade da intervenção. Às vezes, uma abordagem sequencial pode ser menos arriscada (2 operações de 2 1/2 horas são menos arriscadas do que uma operação de 5 horas em um paciente idoso).
-
Muita rigidez no segmento operado aumenta o risco de desestabilização dos segmentos adjacentes. A escolha do material utilizado para a espondilodese influenciará esse risco por modular a elasticidade do conjunto.
-
O custo da intervenção é consideravelmente mais alto. O risco de ter que operar novamente se uma espondilodese não for realizada também deve ser levado em consideração.
-
Uma abordagem não dogmática e individualizada da cirurgia do canal lombar estreito nos parece, portanto, a melhor maneira de proceder.
Canal lombar estreito: estabilização interespinhosa dinâmica
Alternativa cirúrgica: estabilização interespinhosa dinâmica
A estabilização interespinhosa dinâmica pode ser usada como uma única operação ou como um complemento para a descompressão, desde que os processos espinhosos tenham sido preservados, bem como lâminas suficientes.
O princípio é abrir indiretamente o forame e evitar que ele se feche em lordose.
Se o paciente experimenta melhora na flexão anterior do tronco, há necessariamente um potencial de melhora para estabilização interespinhosa dinâmica, pois isso simula a flexão anterior do tronco ("delordose" lombar).
Impantes interespinhosos:
Existem muitos implantes interespinhosos (Diam, Coflex, Aperius, X-Stop, GelFix, ...). Alguns são projetados para implantação percutânea, enquanto outros precisam de uma abertura mais clássica.
Todos os implantes possuem elementos projetados para evitar sua migração para fora do espaço interespinhoso.
Canal lombar estreito: fisioterapia pós-operatória



Canal lombar estreito: instruções para cirurgia futura
Estas instruções dizem respeito aos pacientes operados pela nossa equipe. Cada centro tem seus próprios protocolos de tratamento e eles podem diferir das instruções abaixo.
Preparação antes da operação:
-
Medicamentos antiagregantes como Aspirina ou Plavix devem ser interrompidos 10 dias antes da data da operação. No entanto, você deve certificar-se com seu médico ou cardiologista de que essa interrupção não é arriscada. Se a parada não for possível, você deve informar ao seu cirurgião e ao seu anestesiologista para ver se a operação planejada está sendo continuada na data planejada.
-
Os medicamentos anticoagulantes como o Sintrom devem ser interrompidos 1 semana antes da data da operação. O cruzamento com injeções de heparina (por exemplo, Fraxiparina, Fragmin) será realizado sob a supervisão do seu médico. Um 60% PT é necessário para o procedimento. No entanto, você deve certificar-se com seu médico ou cardiologista de que essa interrupção não é arriscada. Os medicamentos anticoagulantes modernos como o Xarelto devem ser interrompidos 2 dias antes da data da operação. Se a interrupção não for possível, você deve informar ao seu cirurgião e anestesiologista para ver se a operação planejada está sendo continuada na data planejada.
-
Você deve trazer uma lista de seus medicamentos habituais para o procedimento. Se o seu tratamento não for comum, considere tomar os remédios também.
-
Você deve trazer seus últimos exames radiológicos (tomografia computadorizada, ressonância magnética, raios- X ) para a operação, se os tiver em casa.
-
No caso de alguma alergia conhecida, favor informar a equipe de enfermagem e o anestesiologista mesmo que já conste em seu prontuário. Certas alergias podem exigir uma avaliação alergológica específica e levar ao adiamento do procedimento.
Consequências pós-operatórias:
-
Mantenha a posição deitada de costas por 4 horas para facilitar a hemostasia e, em seguida, vire-se de lado em bloco.
-
Na ausência de vazamento de líquido cefalorraquidiano, não só é possível, mas desejável, levantar-se e caminhar 6 horas após a cirurgia. Você deve se levantar como um todo e o fisioterapeuta e / ou a enfermeira irão acompanhá-lo nos primeiros despertares.
Ferida - cicatriz:
-
A cicatriz ficará mais bonita se não for exposta ao sol por 1 ano após a operação. Lembre-se de protegê-lo com roupas ou com tela total.
-
Steristrips deve ser guardado até o check-up 3 semanas após a cirurgia.
-
Os fios são absorvíveis e não precisam ser removidos .
-
Em caso de alta e / ou febre , ligue imediatamente para a secretaria (021 923 3848) ou em caso de indisponibilidade o seu médico assistente, o hospital onde foi operado ou o pronto-socorro de um hospital próximo ao seu casa.
Medicação:
-
Os medicamentos usuais devem ser continuados como antes da operação.
-
Medicamentos antiagregantes como Aspirina ou Plavix podem ser reiniciados no dia seguinte à operação.
-
Os medicamentos anticoagulantes como o Sintrom podem ser reiniciados 3 dias após a operação.
-
Os medicamentos analgésicos (Dafalgan, Irfen, Tramal, etc.) só devem ser tomados em caso de dor; eles não são obrigatórios e não influenciam a cura no sentido adequado.
Voltar para casa:
-
Lembre-se de levar seu prontuário radiológico com você quando voltar para casa.
-
Verifique se você tem medicamentos suficientes em casa para o dia do seu retorno, especialmente antes de um fim de semana ou feriado.
-
Verifique se você recebeu (se necessário):
-
prescrição de analgésicos
-
prescrição de fisioterapia (não sistemática)
-
o pedido para o cuidador em casa (faça contato antes da intervenção)
-
paralisação do trabalho
-
a data e hora do próximo check-up
-
Atividade física:
-
Caminhar é a melhor atividade física após tal intervenção . Na ausência de dor, nenhum limite de tempo é definido. No entanto, é preferível privilegiar a frequência à duração. Assim, geralmente é mais tolerado caminhar 4 x 15 minutos por dia em vez de caminhar por uma hora por dia.
-
Saltos entre 1 e 4 cm são mais adequados para as costas.
-
Você deve respeitar os limites ditados pelo seu corpo , pois um excesso de atividade em um dia quase sempre leva a uma limitação da atividade nos dias seguintes com um saldo geral negativo.
-
Historicamente, um limite de cargas era prescrito sistematicamente. Atualmente, acreditamos que os balanços devem ser evitados tanto quanto possível, mesmo para uma carga pequena, mas que não há limite absoluto se a carga for carregada contra o corpo. O bom senso deve prevalecer e se uma determinada carga causar dor, é preciso esperar mais algumas semanas!
-
As posições estáticas, sentado ou em pé sem andar, são mal toleradas e uma fonte de dor. Mudança frequente de posição é preferível.
Esporte:
-
A retomada das atividades esportivas não deve causar o aparecimento ou aumento da dor, mas a retomada precoce é desejável para não perder muitos músculos.
-
A caminhada rápida continua sendo a melhor atividade esportiva para as costas. Em caso de distúrbios de equilíbrio ou insegurança subjetiva, o uso de bastões de caminhada nórdica é recomendado.
-
Subir as escadas é um ótimo exercício, mas descer as escadas é menos favorável. Se houver um elevador disponível, suba e desça por elevador!
-
É possível nadar no crawl e costas, mas nado peito deve ser evitado por 3 meses, pois aumenta muito a lordose lombar.
-
A corrida é possível a partir dos 3 meses, mas evitando asfalto. Prefira correr na floresta ou em uma pista finlandesa, por exemplo.
-
Esqui alpino ou snowboard é possível entre 3 e 6 meses.
-
A caminhada na neve é excelente e pode ser iniciada após 1 mês.
-
A bicicleta pode ser retirada um mês após a operação. Este esporte não tensiona as costas se você usa uma alta velocidade de rotação e evita desenvolvimentos muito difíceis. O ciclismo é um excelente esporte cardiovascular para o quadríceps e panturrilhas, mas não muscular as costas ou o estômago.
-
Esportes envolvendo fortes rotações dissociadas de ombro / pélvis, como tênis ou golfe, devem ser evitados por pelo menos 6 meses.
Trabalho:
-
Você está pelo menos com licença médica completa até o check-up pós-operatório de 3 semanas, então de acordo com sua avaliação.
-
Como regra geral, a duração média de uma licença médica completa para este tipo de intervenção é de 3 a 4 meses. A recuperação em tempo parcial geralmente segue este período de paralisação total.
Transporte:
-
As viagens de carro não devem exceder 30 minutos consecutivos no 1º mês. Se for necessária uma viagem mais longa, faça uma pausa após 30 minutos e caminhe pelo menos 10 minutos durante esta pausa. Uma viagem mais longa não é apenas dolorosa, mas aumenta o risco de trombose venosa profunda (que já é temporariamente aumentada pela operação).
-
O meio de transporte mais adequado é o trem . O ônibus e o avião são possíveis e têm melhor suporte do que o carro.
-
Quando for possível fazer um passeio a pé, não leve o carro!
-
Uma semana antes da operação, não há mais diferença entre passageiro e motorista e você pode dirigir ou não dependendo da sua preferência.
Noite:
-
A posição prona não é bem tolerada e não é recomendada.
-
Se não houver problemas respiratórios, uma posição deitada é preferível; no entanto, um pequeno ângulo (10 graus) é aceitável.
-
O tipo de colchão recomendado é muito duro ou tipo "memória" Tempur
-
Na posição deitada de costas, é necessário colocar uma almofada sob os joelhos para evitar hiperlordose lombar e na posição deitada de lado é necessário colocar uma almofada entre os joelhos para evitar a rotação da pelve.
Exames radiológicos:
-
A sua intervenção não contra-indica qualquer exame radiológico subsequente. Raios-X, tomografia computadorizada, ultrassom ou ressonância magnética são perfeitamente possíveis em caso de indicação médica. Nenhuma precaução especial é necessária para esses exames radiológicos.
Fisioterapia:
-
A fisioterapia é prescrita por receita médica e não é sistemática.
-
Na maioria dos casos, avaliamos sua indicação de controle 3 semanas após a operação.
-
Os objetivos da fisioterapia são:
-
Educacional (aprenda a se comportar com seu problema nas costas)
-
Analgésico (reduzir a dor)
-
Melhora na propriocepção (percepção do corpo no espaço), especialmente para a pelve e tornozelos
-
Melhor função muscular com redução da força
-
-
Sempre que possível, escolha um fisioterapeuta perto de sua casa para evitar uma viagem de carro para chegar lá.
.
Vários:
-
É possível tomar banho com o curativo especial que foi aplicado, mas deve-se secar bem com enxugamento a seguir. Não esfregue para não descascar o curativo e as fitas esterilizadas.
-
É melhor esperar 4 dias após a retirada do curativo para tomar banho.
-
A fisioterapia na piscina é possível com o curativo de banho, mas você não deve ficar na água por mais de 20 minutos.
-
É possível retomar o sexo assim que você chegar em casa, mas é melhor que seu parceiro trabalhe.

